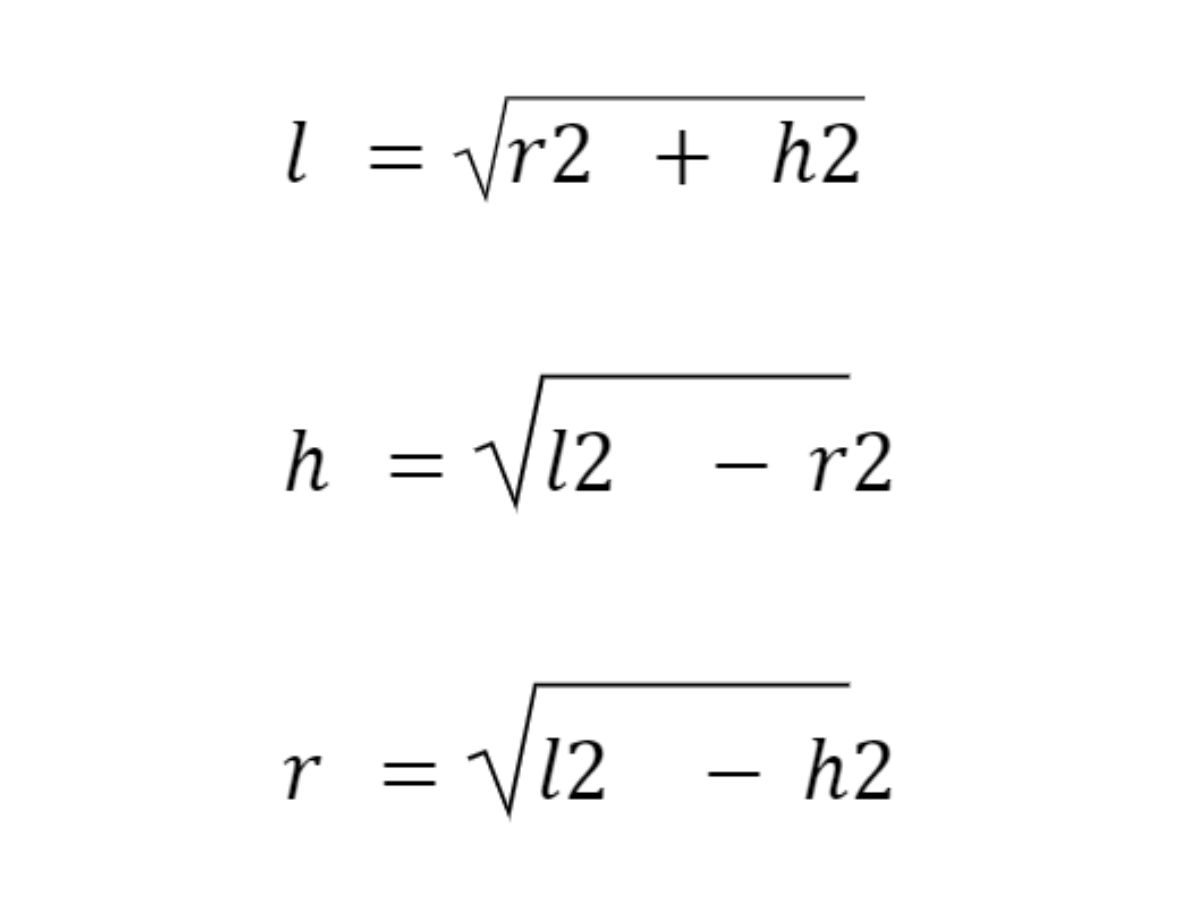Chủ đề cách tính dịch truyền cho trẻ: Việc tính toán chính xác lượng dịch truyền cho trẻ em đóng vai trò quan trọng trong điều trị và hồi phục sức khỏe. Bài viết này cung cấp hướng dẫn chi tiết về cách tính dịch truyền dựa trên cân nặng và tình trạng cụ thể của trẻ, giúp đảm bảo hiệu quả và an toàn trong quá trình điều trị.
Mục lục
- Công Thức Holliday-Segar Để Ước Tính Nhu Cầu Dịch Duy Trì Theo Cân Nặng
- Hướng Dẫn Cách Tính Lượng Dịch Truyền Theo Cân Nặng Khi Trẻ Bị Sốc
- Bảng Thời Gian Truyền Dịch – Cách Tính Dịch Truyền Chính Xác Nhất
- Hướng Dẫn Truyền Dịch Ở Trẻ Bị Sốc Kèm Suy Dinh Dưỡng Nặng
- Thẻ Ghi Nhớ: Tính Lượng Dịch Truyền Trong Phẫu Thuật
- Hướng Dẫn Truyền Dịch Ở Trẻ Bị Sốc Không Kèm Suy Dinh Dưỡng Nặng
- Công Thức Tính Dịch Truyền Cơ Bản
- Thời Gian Truyền Dịch
- Phác Đồ Hồi Sức Trong Phẫu Thuật Trẻ Em
- Công Thức Tính Thời Gian Truyền Dịch
- Tính Dịch Truyền Trong Sốt Xuất Huyết Dengue
Công Thức Holliday-Segar Để Ước Tính Nhu Cầu Dịch Duy Trì Theo Cân Nặng
Phương pháp Holliday-Segar là công thức đơn giản và hiệu quả giúp ước tính nhanh nhu cầu dịch duy trì hàng ngày cho trẻ em dựa theo cân nặng. Công thức này thường được áp dụng trong chăm sóc bệnh nhi nội trú và hồi sức nhi khoa.
Nguyên tắc tính:
- Trẻ nặng ≤ 10 kg: 100 ml dịch/kg/ngày
- Trẻ nặng 11 – 20 kg: 1000 ml + 50 ml cho mỗi kg vượt quá 10 kg
- Trẻ nặng > 20 kg: 1500 ml + 20 ml cho mỗi kg vượt quá 20 kg
Bảng tham khảo nhanh:
| Cân nặng (kg) | Lượng dịch cần (ml/ngày) |
|---|---|
| 5 | 500 |
| 10 | 1000 |
| 15 | 1250 |
| 20 | 1500 |
| 25 | 1600 |
Việc sử dụng công thức Holliday-Segar không chỉ đơn giản mà còn giúp giảm thiểu sai sót trong điều trị, hỗ trợ bác sĩ và nhân viên y tế đảm bảo cung cấp đủ lượng dịch cần thiết cho trẻ mỗi ngày.
.png)
Hướng Dẫn Cách Tính Lượng Dịch Truyền Theo Cân Nặng Khi Trẻ Bị Sốc
Trẻ bị sốc, đặc biệt là sốc giảm thể tích (mất nước, tiêu chảy, xuất huyết...), cần được truyền dịch kịp thời và chính xác để phục hồi tuần hoàn và duy trì chức năng sống. Việc tính toán lượng dịch dựa vào cân nặng là yếu tố then chốt trong quá trình điều trị.
Nguyên tắc chung:
- Lượng dịch truyền ban đầu: 20 ml/kg trọng lượng cơ thể
- Truyền nhanh trong vòng 15 – 30 phút, sau đó đánh giá lại lâm sàng
- Nếu chưa cải thiện, có thể truyền thêm liều thứ 2 hoặc 3 (tối đa 60 ml/kg trong giờ đầu nếu không có chống chỉ định)
Ví dụ tính toán:
| Cân nặng (kg) | Lần truyền thứ 1 (ml) | Lần truyền thứ 2 (ml) | Lần truyền thứ 3 (ml) | Tổng cộng (ml) |
|---|---|---|---|---|
| 5 | 100 | 100 | 100 | 300 |
| 10 | 200 | 200 | 200 | 600 |
| 15 | 300 | 300 | 300 | 900 |
Lưu ý:
- Theo dõi sát dấu hiệu sinh tồn, nước tiểu, tình trạng tri giác sau mỗi lần truyền
- Không áp dụng liều cao cho trẻ bị bệnh tim, suy thận hoặc suy dinh dưỡng nặng
- Tham khảo ý kiến bác sĩ khi truyền dịch tại cơ sở y tế
Việc tính dịch truyền chính xác giúp cải thiện nhanh tình trạng sốc ở trẻ, hạn chế biến chứng và nâng cao hiệu quả điều trị.
Bảng Thời Gian Truyền Dịch – Cách Tính Dịch Truyền Chính Xác Nhất
Thời gian truyền dịch là yếu tố quan trọng giúp đảm bảo lượng dịch đưa vào cơ thể trẻ được hấp thu hiệu quả, tránh nguy cơ quá tải tuần hoàn hoặc truyền quá chậm. Việc tính thời gian truyền dựa trên tổng thể tích dịch và tốc độ nhỏ giọt phù hợp với từng lứa tuổi.
Công thức tính thời gian truyền dịch:
- Thời gian truyền (phút) = (Tổng thể tích dịch cần truyền x 60) / (Tốc độ nhỏ giọt)
- Trong đó, tốc độ nhỏ giọt phổ biến:
- Dây truyền thường: 20 giọt/ml
- Dây truyền nhi: 60 giọt/ml
Bảng tham khảo thời gian truyền dịch:
| Thể tích dịch (ml) | Tốc độ nhỏ giọt (giọt/phút) | Thời gian truyền (phút) |
|---|---|---|
| 500 | 60 | 500 |
| 1000 | 80 | 750 |
| 1500 | 100 | 900 |
Lưu ý khi tính thời gian truyền:
- Không nên truyền quá nhanh gây sốc dịch hoặc phù phổi cấp
- Điều chỉnh tốc độ phù hợp với độ tuổi và tình trạng sức khỏe của trẻ
- Sử dụng bơm tiêm điện hoặc máy truyền dịch ở trẻ sơ sinh để đảm bảo độ chính xác cao
Tính đúng thời gian truyền dịch không chỉ giúp đảm bảo hiệu quả điều trị mà còn tăng độ an toàn cho trẻ trong suốt quá trình truyền dịch.

Hướng Dẫn Truyền Dịch Ở Trẻ Bị Sốc Kèm Suy Dinh Dưỡng Nặng
Truyền dịch cho trẻ bị sốc kèm suy dinh dưỡng nặng cần thận trọng hơn rất nhiều do cơ thể trẻ dễ bị quá tải dịch và rối loạn điện giải. Hướng dẫn sau đây giúp đảm bảo truyền dịch hiệu quả và an toàn cho nhóm trẻ đặc biệt này.
Nguyên tắc chung:
- Không áp dụng công thức truyền dịch thông thường như trẻ khỏe mạnh.
- Sử dụng dung dịch đặc biệt: Ringer lactat pha với đường (5% glucose) theo tỷ lệ 2:1 hoặc dung dịch ReSoMal (nếu có).
- Truyền chậm và theo dõi sát dấu hiệu sinh tồn, hô hấp, phù mô mềm và lượng nước tiểu.
Liều lượng và cách truyền dịch:
- Lượng dịch truyền: 15 ml/kg trong 1 giờ đầu.
- Đánh giá lại sau 1 giờ:
- Nếu cải thiện: Tiếp tục truyền 10 ml/kg trong 1 giờ tiếp theo.
- Nếu không cải thiện hoặc xấu đi: Cân nhắc sử dụng thuốc vận mạch và chuyển tuyến nếu cần.
Bảng minh họa lượng dịch truyền:
| Cân nặng (kg) | Lượng dịch giờ đầu (ml) | Giờ thứ 2 (ml) | Tổng cộng (ml trong 2 giờ) |
|---|---|---|---|
| 5 | 75 | 50 | 125 |
| 8 | 120 | 80 | 200 |
| 10 | 150 | 100 | 250 |
Lưu ý đặc biệt:
- Không sử dụng dịch Natri Clorid 0,9% đơn thuần để truyền cho trẻ suy dinh dưỡng nặng.
- Truyền chậm và liên tục theo dõi dấu hiệu phù phổi, suy hô hấp.
- Luôn ưu tiên điều trị tại cơ sở y tế có đủ phương tiện hồi sức.
Truyền dịch đúng cách cho trẻ bị sốc kèm suy dinh dưỡng nặng sẽ giúp cải thiện tình trạng tuần hoàn, tăng cơ hội sống và phục hồi nhanh chóng hơn.
Thẻ Ghi Nhớ: Tính Lượng Dịch Truyền Trong Phẫu Thuật
Trong phẫu thuật, việc tính toán lượng dịch truyền cho trẻ cần chính xác để bù đắp mất dịch, duy trì huyết động ổn định và hỗ trợ phục hồi sau mổ. Dưới đây là thẻ ghi nhớ hữu ích giúp bác sĩ và điều dưỡng tính nhanh lượng dịch cần thiết.
1. Các thành phần dịch cần bù:
- Dịch duy trì: Dựa theo công thức Holliday-Segar (như bình thường hàng ngày)
- Dịch mất do nhịn ăn: Ước tính khoảng 4 ml/kg/giờ
- Dịch mất trong mổ: Tùy theo loại phẫu thuật, có thể từ 2 đến 10 ml/kg/giờ
2. Công thức tổng quát:
- Lượng dịch duy trì = Tính theo cân nặng (theo công thức 100/50/20)
- Dịch nhịn ăn = Số giờ nhịn ăn x 4 ml/kg
- Dịch mất do mổ = 2–10 ml/kg/giờ tùy mức độ xâm lấn
3. Bảng tham khảo tính nhanh:
| Cân nặng (kg) | Dịch duy trì (ml/giờ) | Dịch nhịn ăn (6 giờ) (ml) | Mất mổ mức vừa (ml/giờ) |
|---|---|---|---|
| 5 | 20 | 120 | 25 |
| 10 | 40 | 240 | 40 |
| 15 | 55 | 360 | 60 |
4. Lưu ý khi truyền dịch trong phẫu thuật:
- Luôn theo dõi huyết áp, nhịp tim, nước tiểu để điều chỉnh dịch truyền kịp thời.
- Ưu tiên sử dụng dịch tinh thể, tránh truyền quá nhanh gây quá tải tuần hoàn.
- Truyền thêm máu nếu có mất máu đáng kể, theo chỉ định của bác sĩ phẫu thuật.
Với thẻ ghi nhớ này, việc tính lượng dịch truyền trong phẫu thuật cho trẻ sẽ trở nên dễ dàng, chính xác và góp phần bảo vệ sức khỏe tối ưu cho bệnh nhi.

Hướng Dẫn Truyền Dịch Ở Trẻ Bị Sốc Không Kèm Suy Dinh Dưỡng Nặng
Truyền dịch cho trẻ bị sốc không kèm suy dinh dưỡng nặng là một công việc quan trọng nhằm ổn định tuần hoàn và phục hồi thể trạng. Để đảm bảo hiệu quả và an toàn, việc lựa chọn đúng loại dịch và phương pháp truyền là điều rất cần thiết.
Nguyên tắc cơ bản:
- Truyền dịch nhanh chóng để bù đắp thiếu hụt thể tích tuần hoàn.
- Chọn dung dịch truyền phù hợp, thường là dung dịch Ringer Lactat hoặc dung dịch NaCl 0.9%.
- Điều chỉnh lượng dịch dựa trên tình trạng lâm sàng và theo dõi dấu hiệu sinh tồn liên tục.
Phương pháp tính lượng dịch cần truyền:
- Truyền dịch ban đầu: 20 ml/kg thể trọng, truyền trong 30 phút đầu tiên.
- Đánh giá lại: Sau 30 phút, nếu tình trạng chưa cải thiện, có thể truyền thêm 20 ml/kg nữa, nhưng cần theo dõi chặt chẽ.
- Lượng dịch duy trì: Tính theo công thức Holliday-Segar (100 ml/kg cho 10 kg đầu tiên, 50 ml/kg cho 10 kg tiếp theo và 20 ml/kg cho trọng lượng còn lại).
Bảng tham khảo lượng dịch truyền:
| Cân nặng (kg) | Lượng dịch truyền ban đầu (ml) | Lượng dịch duy trì (ml/ngày) |
|---|---|---|
| 5 | 100 | 500 |
| 10 | 200 | 1000 |
| 15 | 300 | 1500 |
Những lưu ý quan trọng:
- Theo dõi chặt chẽ tình trạng sinh tồn (huyết áp, nhịp tim, nước tiểu) trong suốt quá trình truyền dịch.
- Điều chỉnh tốc độ truyền nếu có dấu hiệu quá tải tuần hoàn hoặc phù phổi.
- Hạn chế truyền dịch quá nhanh để tránh các biến chứng nguy hiểm như sốc dịch hoặc rối loạn điện giải.
Với các hướng dẫn trên, việc truyền dịch cho trẻ bị sốc không kèm suy dinh dưỡng nặng sẽ được thực hiện hiệu quả và an toàn, giúp cải thiện tình trạng của trẻ một cách nhanh chóng.
XEM THÊM:
Công Thức Tính Dịch Truyền Cơ Bản
Công thức tính dịch truyền là công cụ quan trọng để xác định lượng dịch cần truyền cho trẻ, giúp duy trì sự cân bằng dịch trong cơ thể. Tính toán chính xác giúp tránh được các vấn đề như quá tải dịch hoặc mất nước quá mức. Dưới đây là công thức tính dịch truyền cơ bản:
1. Công thức Holliday-Segar
Công thức này được áp dụng để tính lượng dịch duy trì cho trẻ theo cân nặng:
- 100 ml/kg/ngày cho 10 kg đầu tiên
- 50 ml/kg/ngày cho 10 kg tiếp theo
- 20 ml/kg/ngày cho mỗi kg còn lại
2. Tính lượng dịch truyền ban đầu (trong các trường hợp cấp cứu):
Trong trường hợp sốc, trẻ cần bù dịch nhanh chóng để phục hồi tuần hoàn. Công thức phổ biến là:
- 20 ml/kg dịch Ringer Lactat hoặc dung dịch NaCl 0.9% truyền trong 30 phút đầu.
- Đánh giá lại sau 30 phút và truyền tiếp nếu cần.
3. Bảng tính dịch truyền cho trẻ theo cân nặng:
| Cân nặng (kg) | Dịch duy trì (ml/ngày) | Dịch ban đầu (ml) |
|---|---|---|
| 5 | 500 | 100 |
| 10 | 1000 | 200 |
| 15 | 1500 | 300 |
4. Lưu ý khi áp dụng công thức:
- Trẻ nhỏ và trẻ sơ sinh có thể cần lượng dịch ít hơn do cơ thể chưa phát triển đầy đủ.
- Cần theo dõi sát tình trạng huyết động và nước tiểu của trẻ để điều chỉnh lượng dịch thích hợp.
- Tránh truyền quá nhanh, nhất là đối với trẻ có tình trạng tim mạch yếu hoặc bệnh lý nền.
Việc áp dụng đúng công thức tính dịch truyền cơ bản sẽ giúp đảm bảo an toàn và hiệu quả trong việc điều trị và hồi sức cho trẻ.
Thời Gian Truyền Dịch
Thời gian truyền dịch là yếu tố quan trọng để đảm bảo hiệu quả và an toàn khi truyền dịch cho trẻ. Tùy thuộc vào loại dịch, tình trạng sức khỏe của trẻ và mục đích điều trị, thời gian truyền dịch sẽ được điều chỉnh sao cho phù hợp nhất.
1. Thời gian truyền dịch ban đầu trong cấp cứu:
- Trong trường hợp trẻ bị sốc, thường truyền dịch nhanh chóng (trong khoảng 30 phút) với liều lượng khoảng 20 ml/kg thể trọng.
- Truyền dịch nhanh giúp bù đắp lượng dịch thiếu hụt, cải thiện tuần hoàn và giúp trẻ ổn định tạm thời trước khi đánh giá lại tình trạng sức khỏe.
2. Thời gian truyền dịch duy trì:
- Thời gian truyền dịch duy trì sẽ dài hơn, khoảng từ 24 giờ đến 48 giờ, tùy theo tình trạng lâm sàng của trẻ.
- Thông thường, việc truyền dịch duy trì được thực hiện chậm hơn, với tốc độ khoảng 20–30 ml/kg trong 24 giờ đầu, sau đó giảm dần nếu tình trạng của trẻ ổn định.
3. Thời gian truyền các dung dịch khác:
- Đối với dung dịch dinh dưỡng hoặc dung dịch bổ sung, thời gian truyền thường lâu hơn và có thể kéo dài trong suốt quá trình điều trị hoặc theo dõi y tế.
- Truyền các dung dịch bổ sung có thể mất từ vài giờ đến cả ngày, tùy theo yêu cầu và tình trạng của trẻ.
4. Lưu ý khi điều chỉnh thời gian truyền dịch:
- Truyền dịch quá nhanh có thể dẫn đến tình trạng quá tải dịch hoặc phù phổi, trong khi truyền quá chậm có thể không đáp ứng đủ nhu cầu của cơ thể.
- Cần theo dõi sát sao các chỉ số sinh tồn như huyết áp, nhịp tim, nhiệt độ và lượng nước tiểu để điều chỉnh tốc độ truyền dịch phù hợp.
5. Bảng tham khảo thời gian truyền dịch:
| Loại dịch | Thời gian truyền | Tốc độ truyền (ml/giờ) |
|---|---|---|
| Dịch Ringer Lactat | 30 phút (trong cấp cứu) | 20 ml/kg |
| Dịch NaCl 0.9% | 1–2 giờ (trong điều trị duy trì) | 15–30 ml/kg |
| Dịch dinh dưỡng | Cả ngày (theo dõi sát) | 10–20 ml/kg |
Việc tuân thủ đúng thời gian truyền dịch sẽ giúp đảm bảo an toàn và hiệu quả điều trị, đồng thời giảm thiểu các nguy cơ biến chứng cho trẻ.
Phác Đồ Hồi Sức Trong Phẫu Thuật Trẻ Em
Phác đồ hồi sức trong phẫu thuật trẻ em là một phần quan trọng trong việc đảm bảo an toàn và hiệu quả điều trị sau phẫu thuật. Cùng với sự thay đổi về thể trạng và nhu cầu dịch của trẻ, phác đồ hồi sức cần phải được điều chỉnh hợp lý để tránh tình trạng mất nước, rối loạn điện giải hoặc quá tải dịch.
1. Các bước hồi sức cơ bản:
- Đánh giá tình trạng lâm sàng: Theo dõi liên tục các chỉ số sinh tồn như huyết áp, nhịp tim, hô hấp, và nhiệt độ cơ thể của trẻ ngay sau phẫu thuật.
- Truyền dịch: Sử dụng các dung dịch phù hợp như Ringer Lactat hoặc NaCl 0.9%, với tốc độ truyền phù hợp nhằm bù đắp lượng dịch đã mất trong quá trình phẫu thuật.
- Điều chỉnh điện giải: Theo dõi nồng độ điện giải trong máu và điều chỉnh kịp thời nếu có sự bất thường, đặc biệt là natri, kali và canxi.
- Theo dõi tình trạng nước tiểu: Đảm bảo trẻ có đủ nước tiểu (tối thiểu 1-2 ml/kg/giờ) để đánh giá tình trạng lưu thông dịch và chức năng thận.
2. Phác đồ truyền dịch và bù đắp dịch:
Phác đồ truyền dịch được áp dụng cho trẻ em tùy theo cân nặng, tình trạng phẫu thuật và các yếu tố khác. Một số lưu ý cơ bản bao gồm:
- Truyền dịch khối lượng ban đầu: 10–20 ml/kg thể trọng đối với trẻ trong tình trạng ổn định sau phẫu thuật.
- Truyền dịch duy trì: Tính toán theo công thức Holliday-Segar, chia theo từng giai đoạn để đảm bảo bù đắp đủ lượng dịch cho cơ thể.
- Cân nhắc lượng dịch phù hợp: Lượng dịch cần thiết có thể dao động tùy thuộc vào tình trạng chảy máu trong phẫu thuật và các yếu tố như nhiệt độ môi trường.
3. Bảng tham khảo dịch truyền trong phẫu thuật:
| Cân nặng (kg) | Lượng dịch ban đầu (ml) | Lượng dịch duy trì (ml/ngày) |
|---|---|---|
| 5 | 100 | 500 |
| 10 | 200 | 1000 |
| 15 | 300 | 1500 |
4. Lưu ý quan trọng trong hồi sức phẫu thuật:
- Điều chỉnh tốc độ truyền dịch tùy vào tình trạng sức khỏe của trẻ để tránh quá tải dịch hoặc thiếu hụt dịch.
- Phải theo dõi sát các dấu hiệu như huyết áp, nhịp tim và mức độ tỉnh táo của trẻ trong suốt quá trình hồi sức.
- Đảm bảo sự ổn định về nhiệt độ cơ thể của trẻ, đặc biệt là trong các ca phẫu thuật dài.
Phác đồ hồi sức trong phẫu thuật cho trẻ em cần được thực hiện một cách chặt chẽ và linh hoạt, phù hợp với tình trạng của từng bệnh nhân để đạt được hiệu quả tối đa, đảm bảo an toàn và sự phục hồi nhanh chóng.
Công Thức Tính Thời Gian Truyền Dịch
Thời gian truyền dịch là yếu tố quan trọng giúp đảm bảo hiệu quả điều trị và ngăn ngừa các biến chứng có thể xảy ra khi truyền dịch cho trẻ. Việc tính toán chính xác thời gian truyền dịch phụ thuộc vào lượng dịch cần truyền và tốc độ truyền dịch cho phép, điều này cần được điều chỉnh dựa trên tình trạng của trẻ và loại dịch sử dụng.
1. Công thức tính thời gian truyền dịch:
Để tính thời gian truyền dịch, ta sử dụng công thức:
Thời gian truyền dịch (giờ) = Lượng dịch cần truyền (ml) / Tốc độ truyền dịch (ml/giờ)
Ví dụ: Nếu một trẻ cần truyền 500 ml dịch và tốc độ truyền dịch là 50 ml/giờ, thời gian truyền dịch sẽ là:
500 ml / 50 ml/giờ = 10 giờ
2. Các yếu tố cần xem xét khi tính toán thời gian truyền dịch:
- Loại dịch: Các loại dịch khác nhau có thể có tốc độ truyền khác nhau, ví dụ, dịch Ringer Lactat hoặc NaCl 0.9% thường có tốc độ truyền nhanh hơn khi trong tình trạng cấp cứu.
- Tình trạng của trẻ: Trẻ em trong tình trạng nguy kịch có thể cần truyền dịch nhanh hơn để phục hồi, trong khi trẻ trong tình trạng ổn định có thể cần tốc độ truyền chậm hơn.
- Cân nặng và độ tuổi của trẻ: Cân nặng và độ tuổi ảnh hưởng đến nhu cầu dịch của trẻ, do đó cần điều chỉnh liều lượng và tốc độ truyền dịch phù hợp.
3. Bảng tham khảo thời gian truyền dịch:
| Loại dịch | Liều lượng dịch (ml) | Tốc độ truyền dịch (ml/giờ) | Thời gian truyền (giờ) |
|---|---|---|---|
| NaCl 0.9% | 500 ml | 50 ml/giờ | 10 giờ |
| Ringer Lactat | 1000 ml | 100 ml/giờ | 10 giờ |
| Dịch dinh dưỡng | 1500 ml | 75 ml/giờ | 20 giờ |
4. Lưu ý khi tính toán thời gian truyền dịch:
- Thời gian truyền dịch không được quá dài để tránh nguy cơ quá tải dịch.
- Cần theo dõi chặt chẽ trẻ trong suốt quá trình truyền dịch để điều chỉnh kịp thời nếu có dấu hiệu bất thường.
- Thời gian truyền dịch có thể thay đổi tùy thuộc vào tình trạng cơ thể của trẻ, đặc biệt trong các trường hợp bệnh lý nghiêm trọng.
Việc tính toán chính xác thời gian truyền dịch sẽ giúp đảm bảo an toàn cho trẻ và đạt hiệu quả điều trị tối ưu. Bác sĩ cần theo dõi sát sao và điều chỉnh khi cần thiết để tránh các rủi ro có thể xảy ra.
Tính Dịch Truyền Trong Sốt Xuất Huyết Dengue
Sốt xuất huyết dengue (SXHD) là một bệnh lý cấp tính, có thể gây mất nước nghiêm trọng và rối loạn điện giải, do đó việc tính toán và truyền dịch cho trẻ bị SXHD là rất quan trọng để hỗ trợ hồi phục sức khỏe. Dưới đây là các yếu tố cần xem xét khi tính toán lượng dịch truyền cho trẻ bị sốt xuất huyết dengue:
1. Các giai đoạn của sốt xuất huyết dengue và lượng dịch cần truyền:
- Giai đoạn sốt: Trẻ bị sốt có thể mất nước nhẹ đến vừa. Lượng dịch cần truyền chủ yếu là dung dịch điện giải hoặc dung dịch NaCl 0.9%. Lượng dịch truyền thường dao động từ 10-20 ml/kg cân nặng trong 4-6 giờ đầu.
- Giai đoạn thoát huyết: Trong giai đoạn này, lượng dịch bị mất nhiều hơn, do đó cần truyền dịch tĩnh mạch để bù lại lượng dịch đã mất. Lượng dịch có thể là 30-40 ml/kg trong 24 giờ đầu.
- Giai đoạn phục hồi: Khi các triệu chứng bắt đầu cải thiện, việc truyền dịch sẽ giảm dần và tiếp tục theo dõi tình trạng nước tiểu và huyết động của trẻ.
2. Công thức tính lượng dịch truyền trong sốt xuất huyết:
Lượng dịch cần truyền có thể được tính toán dựa trên công thức sau:
Lượng dịch (ml) = Cân nặng (kg) x Lượng dịch cần thiết (ml/kg)
Ví dụ, một trẻ nặng 10 kg trong giai đoạn thoát huyết cần truyền 30 ml/kg dịch, thì tổng lượng dịch truyền sẽ là:
10 kg x 30 ml/kg = 300 ml
3. Lượng dịch trong các giai đoạn điều trị:
| Giai đoạn | Lượng dịch cần truyền (ml/kg) | Loại dịch | Thời gian |
|---|---|---|---|
| Sốt | 10-20 ml/kg | Dung dịch điện giải (NaCl 0.9%) | 4-6 giờ đầu |
| Thoát huyết | 30-40 ml/kg | Dung dịch NaCl 0.9%, Ringer Lactat | 24 giờ đầu |
| Phục hồi | 10-20 ml/kg | Dung dịch điện giải, dịch dinh dưỡng | 48-72 giờ |
4. Các lưu ý khi tính toán dịch truyền:
- Đảm bảo theo dõi chặt chẽ các chỉ số sinh tồn của trẻ như huyết áp, nhịp tim, và mức độ tỉnh táo trong suốt quá trình truyền dịch.
- Điều chỉnh lượng dịch truyền tùy theo tình trạng của trẻ và các yếu tố như tình trạng mất máu hoặc sự cải thiện của bệnh.
- Cần theo dõi mức độ nước tiểu để đảm bảo chức năng thận và tránh quá tải dịch.
Việc tính toán và điều chỉnh lượng dịch truyền trong sốt xuất huyết dengue là một yếu tố quan trọng để giảm thiểu nguy cơ biến chứng và hỗ trợ quá trình hồi phục nhanh chóng của trẻ. Các bác sĩ cần linh hoạt và chú ý trong việc điều chỉnh liều lượng dịch phù hợp cho từng bệnh nhi.